Эндоскопическая литоэкстракция что это
Уретеролитоэкстракция
Уретеролитоэкстракция – это эндоскопическое оперативное вмешательство, во время которого осуществляют удаление конкрементов (камней) из просвета мочеточника. Проведение данного вида операции возможно в случае, если конкремент располагается в нижней или средней трети мочеточника и размер камня позволяет провести удаление без предварительного дробления (литотрипсии). Ход операции не предполагает рассечения кожи и других тканей, поэтому после такой манипуляции не остается рубцов на коже. Однако для проведения уретеролитоэкстракции необходимы специальное оптическое оборудование и специализированная рентгеноперационная.
Показания

Перечень показаний для проведения уретеролитоэкстракции:
Противопоказания для проведения уретеролитоэкстракции
Данная манипуляция будет противопоказана, если:
Подготовительный этап
Основной задачей подготовительного этапа является полное обследование пациента. Это нужно для выявления у него противопоказаний к проведению операции и для предотвращения развития каких-либо осложнений в послеоперационном периоде. Этот этап проходит под руководством врача-уролога:
Стоит уделить внимание выбору клиники, так как успех данной операции напрямую зависит от качества эндоскопической аппаратуры и опыта хирурга. Поэтому в зависимости от технической оснащенности больницы и квалифицированности врачей цена за предоставление данной услуги в различных медицинских учреждениях может отличаться.
Техника проведения операции уретеролитоэкстракции
Особенности течения послеоперационного периода
Время пребывания в стационаре после операции зависит от длительности нахождения камня в мочеточнике, степени повреждения мочевыводящих путей, наличия осложнений и сопротивляемости организма. Эти сроки определяются врачом-урологом в каждом случае индивидуально. В большинстве случаев восстановление после трансуретральной литоэкстракции происходит быстро. Реабилитационный период легко переносится больными.
Для обеспечения адекватной уродинамики после операции больному устанавливается мочевой катетер. При отсутствии осложнений и удовлетворительном самочувствии пациента катетер извлекают к концу первых суток.
В послеоперационном периоде пациент получает антибактериальную и спазмолитическую терапию. А при необходимости назначается гемостатическая терапия для предотвращения обтурации просвета мочеточника сформировавшимся сгустком крови.
Для ускорения реабилитации пациентам рекомендуются занятия лечебной физической культурой. Объем и вид упражнений подбирает врач-физиотерапевт в индивидуальном порядке.
Медицинские интернет-конференции
Языки
Анализ эффективности эндоскопической экстракции конкремента из общего желчного протока
Гнилосыр П.А., Козлов В.В., Хмара М.Б., Панютин К.С., Агапов Г.Г., Багдян А.К., Денишев Р.Р., Аванесян Г.А.
Резюме
Анализ эффективности эндоскопической экстракции конкремента из общего желчного протока
Авторы: Гнилосыр П.А., Козлов В.В., Хмара М.Б., Панютин К.С., Агапов Г.Г., Багдян А.К., Денишев Р.Р., Аванесян Г.А.
Проведён анализ эффективности эндоскопической экстракции конкремента из холедоха в лечении больных с желчнокаменной болезнью, осложнённой холедохолитиазом в «ГУЗ Саратовская городская клиническая больница им. Ю.А. Гордеева» с 2013 по 2017 год.
В нашей больнице был использован различный спектр диагностических и лечебных вмешательств на внепечёночных желчных протоках, а именно: холецистохолангиография, эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ), эндоскопическая папилотомия и литоэкстракция, и др. В данной работе рассмотрена ЭРХПГ с последующей эндоскопической литоэкстракцией.
Ключевые слова
Статья
Введение
Желчнокаменная болезнь и её осложнения (холедохолитиаз, холангит, стриктура терминального отдела холедоха и большого дуоденального сосочка, механическая желтуха) до сих пор ставят перед хирургами острые проблемы и заставляют применять для их решения новые методики, которые требуют постоянного совершенствования. Одними из таких методик являются эндоскопические чрезпапиллярные вмешательства.
Введение
Желчнокаменная болезнь и её осложнения (холедохолитиаз, холангит, стриктура терминального отдела холедоха и большого дуоденального сосочка, механическая желтуха) до сих пор ставят перед хирургами острые проблемы и заставляют применять для их решения новые методики, которые требуют постоянного совершенствования. Одними из таких методик являются эндоскопические чрезпапиллярные вмешательства.
Ретроградные чрезпапиллярные вмешательства, внедрённые в клиническую практику с 70-х годов прошлого столетия, в настоящее время становятся всё более общепризнанными и актуальными. Сегодня именно эндоскопические чрезпапиллярные вмешательства вместе с ультразвуковыми методиками занимают лидирующие позиции в миниинвазивной диагностике и лечении больных с осложнённой желчнокаменной болезнью.
Цель работы: улучшить результаты лечения больных с желчнокаменной болезнью, осложненной холедохолитиазом.
Задачи:
1)Изучить традиционные и малоинвазивные методы лечения осложненной желчнокаменной болезни.
2)Выявить влияние эндоскопической экстракции конкремента из холедоха на исход лечения больных желчнокаменной болезнью, осложнённой холедохолитиазом и на основании полученных данных определить оптимальную тактику ведения больных.
Материалы и методы
В нашей больнице при лечении осложнённой ЖКБ используется различный спектр диагностических и лечебных вмешательств на внепечёночных желчных протоках, одним из которых является эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) и эндоскопическая папилотомия с литоэкстракцией.
В период с 2013 по 2017 в хирургическое отделение 1 ГКБ им. Ю.А. Гордеева поступило 396 больных с диагнозом механическая желтуха. Из общего числа пациентов мужчин было 242 пациента (61,1%), женщин 154 (38,9%).
Учитывая вышеперечисленные факторы, а именно возраст пациентов и сопутствующие заболевания установлено, что у большинства исследуемых больных имеется высокий операционно-анестезиологический риск, и выполнение им открытой операции не желательно, из-за высокой вероятности развития интра- и послеоперационных осложнений. В этом случае наиболее рациональным решением является использование малоинвазивных методов диагностики и лечения больных с осложнённой желчнокаменной болезнью, одним из которых является эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
При дообследовании у 104 пациентов обнаружили опухоль головки ПЖ, 244 пациентов диагностирован холедохолитиаз, у 48 пациентов выявлены другие причины (псевдотуморозный панкреатит, опухоль ворот печени или БДС).
Результаты и обсуждения
У 104 пациентов с опухолью головки ПЖ была выполнена операция. 56 из них был проведён холецистоеюноанастомоз по Шалимову. 34 пациентам был выполнен холецистоеюноанастомоз по Ру, 6 пациентам была наложена холецистостома, у 4 человек отмечалось прорастание опухоли в желудок, им был наложен холецистоеюноанастомоз и гастроэнтероанстомоз.
У 244 больных с диагностированным холедохолитиазом, с целью малоинвазивного устранения механической желтухи было выполнено ЭРПХГ. У 18 (7,38%) человек исследование не удалось из-за анатомических особенностей, а именно дивертикула ДПК. У 226 (92,62%) пациентов было выполнено ЭРПХГ, из них в 12 (4,92%) случаях выявлено рубцовое сужение холедоха. В 205 (84,01%) случаях была выполнена папилосфинктеротомия и извлечение конкрементов, в 15 (6,15%) случаях конкременты были удалены после повторной ЭРПХГ. В 4 (1,63%) случаях конкремент не удалось низвести в ДПК из-за его больших размеров, в 2 (0,8%) случаях отмечалось застревание корзинки Дормиа в холедохе, что потребовало оперативного лечения. Пациенты, которым не удалось извлечь конкремент при ЭРПХГ были оперированы открыто.
В ходе работы были выявлены следующие сложности в эндоскопическом лечении холедохолитиаза:
1.Сложности доступа к большому дуоденальному сосочку за счёт рубцовых стриктур двенадцатиперстной кишки
2.Сложности канюляции большого дуоденального сосочка в связи с наличием парапапилярного дивертикула двенадцатиперстной кишки, транслокации и анатомических особенностей БС ДПК.
3.Сложности захвата конкремента в связи с его большим размером.
Среди общего количества пациентов 48 пациентам выполнена холецистэктомия, холедохолитотомия, наружное дренирование холедоха. 42 пациентам выполнена холецистэктомия и наложение билиодигестивных анастомозов. 8 пациентам с запущенным опухолевым процессом в воротах печени было выполнено наружное дренирование желчевыводящих протоков.
Выводы.
1. В ходе проведения нашего исследования была установлена высокая эффективность эндоскопической экстракции конкремента из холедоха. Стоит отметить, что результативность манипуляции прежде всего зависит от возможности визуализации большого дуоденального сосочка, установления анатомических взаимоотношений общего желчного протока со стенкой двенадцатиперстной кишки, а так же от соблюдения методических и технических правил проведения данного вмешательства.
2. У больных, которым была проведена данная манипуляция наблюдалась более быстрая положительная динамика в процессе лечения желчнокаменной болезни. К тому же в меньшей степени наблюдались осложнения в послеоперационном периоде и сокращалось время пребывания больного в стационаре.
3. Эндоскопическую экстракцию конкремента из холедоха с уверенностью можно отнести к уникальному методу оказания помощи больным с высоким операционно-анестезиологическим риском, которым противопоказано проведение открытой операции. Данный метод во-первых ускоряет выздоровление больных и как следствие приводит к экономии средств на лечение, а во-вторых способствует улучшению качества помощи больным желчнокаменной болезнью, осложнённой холедохолитиазом.
Литература
2) Гарелик П.В., Жандаров К.Н., Мармыш Г.Г., Данилов М.В., Эндоскопическая хирургия желчнокаменной болезни. М.2010; 471.
3) Орлов С.Ю., Фёдоров Е.Д., Будзинский С.А., Матросов А.Л., Паньков А.Г. Эндоскопическое лечение сложного холедохолитиаза. Пособие для врачей. М.: МГИУ; 2006;28.
Таблицы
Таблица 1. Количество и причины неэффективных случаев эндосокпической экстракции конкремента из холедоха
Эндоскопическая ретракция конкремента из холедоха
Дивертикул ДПК
Крупный конкремент
Застревание корзинки Дормиа в холедохе
Таблица 2. Возникшие осложнения при проведении эндоскопической экстракции конкремента из общего желчного протока
Осложнение
Количество
Кровотечение из зоны папилотомии
Повреждение задней стенки ДПК с развитием забрюшинной флегмоны
Холедохолитиаз
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
Основные проявления холедохолитиаза
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Виды литотрипсии — какую методику выбрать
Камни, образовавшиеся в почках при мочекаменной болезни, всегда желательно удалить. Даже конкременты, лежащие в полости почки неподвижно, опасны. Они поддерживают постоянное воспаление, снижают очистительную функцию почек. Начав двигаться, эти образования повреждают ткани и могут закупорить просвет мочеточника, привести к осложнениям.
Растворить лекарствами можно только мягкие камни, состоящие из солей мочевой кислоты. Более плотные — требуют литотрипсии (дробления). Литотрипсия бывает дистанционной, контактной и чрескожной.
Дистанционная (экстракорпоральная) литотрипсия камней почек
Не требует никаких разрезов кожи. Дробление выполняют ударно-волновым методом с помощью специального аппарата — литотриптера. Измельчённые фрагменты камня потом выводятся наружу самостоятельно.
Дистанционная ударно-волновая литотрипсия — самый щадящий метод удаления почечных и мочеточниковых камней. Тем не менее надо помнить, что волновые импульсы умеренно повреждают и ткани, окружающие камень. Солевые осколки иногда выходят через мочеточник болезненно, могут вызвать почечную колику.
Контактная литотрипсия камней
Метод эффективен при камнях до 2,5 см любой плотности. Вес пациента не имеет значения. Через мочеиспускательное отверстие под анестезией вводят тонкий оптический прибор — эндоскоп. Дойдя до мочеточника или почки, врач разрушает сам конкремент. Окружающие ткани при этом не повреждаются. Вся операция проходит под визуальным контролем.
Виды воздействия на камень:
Для того чтобы осколки вышли быстро и безболезненно, врач устанавливает в мочеточник тонкую гибкую трубочку — стент. Его удаляют через 7–10 дней.
При таких операциях осложнения, обострение хронического пиелонефрита бывают очень редко. На второй или третий день пациент выписывается из клиники и приступает к повседневным делам.
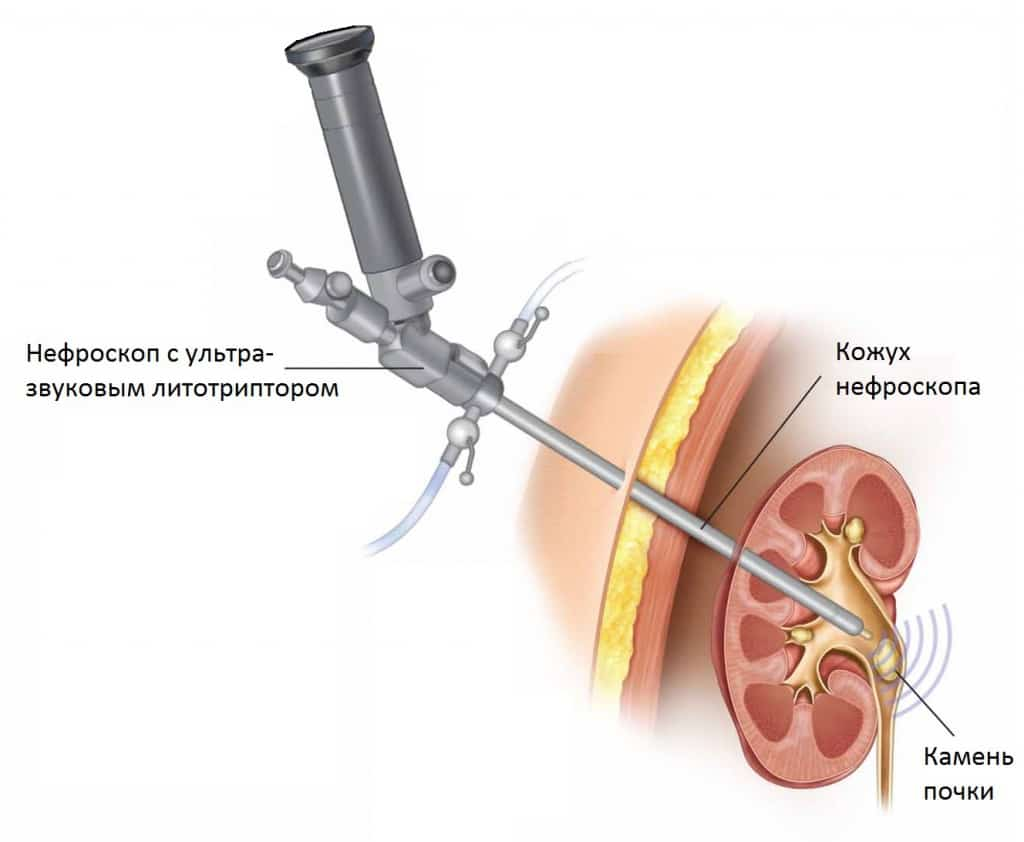
Когда нужна чрескожная (перкутанная) литотрипсия
Применяется при крупных, коралловидных и множественных камнях. Эта эндоскопическая операция проводится под общим наркозом. Врач делает небольшой прокол со стороны спины. В него вводится оптический прибор — нефроскоп, через который и происходит измельчение и удаление камней. Затем вставляется дренажная трубочка — нефростома, через которую из почки будут отходить остатки конкрементов и кровяные сгустки. Через один–два дня почка полностью очистится и нефростому вынут.
В Клинике урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии) проводят все виды дистанционных и лапароскопических операций при мочекаменной болезни. Здесь же пациенты проходят обследование для выявления причин образования камней, а впоследствии — наблюдение и лечение.
Обращайтесь за помощью по телефону +7 (499) 409-12-45 или онлайн на сайте. Подробный адрес, схема проезда — в разделе “Контакты”.
Эндоскопическая литоэкстракция что это
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ФГБОУ ВО «Российский научно-исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, кафедра факультетской хирургии №1, Москва, Россия
Эндоскопическое лечение пациентов старческого возраста со сложным холедохолитиазом
Журнал: Эндоскопическая хирургия. 2019;25(1): 53-60
Михин А. И., Орлов С. Ю., Василенко К. В., Сажин А. В. Эндоскопическое лечение пациентов старческого возраста со сложным холедохолитиазом. Эндоскопическая хирургия. 2019;25(1):53-60.
Mikhin A I, Orlov S Yu, Vasilenko K V, Sazhin A V. Endoscopic treatment of difficult common bile duct stones in elderly patients. Endoscopic Surgery. 2019;25(1):53-60.
https://doi.org/10.17116/endoskop20192501153
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
В настоящее время имеется недостаточно данных по эндоскопическому лечению сложного холедохолитиаза у пожилых людей. На основании проведенного обзора литературы можно сделать выводы о том, что эндоскопическое лечение данной патологии у пациентов старших возрастных групп является эффективным и безопасным методом. Исходя из имеющегося собственного опыта авторы предполагают, что этапная тактика, при которой первым этапом выполняется стентирование желчного протока, позволяет проводить литоэкстрацию после адекватной подготовки и стабилизации состояния пациента, сводя к минимуму вероятность осложнений.
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва, Россия
ФГБОУ ВО «Российский научно-исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, кафедра факультетской хирургии №1, Москва, Россия
В настоящее время эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) признана во всем мире как метод первой линии в лечении холедохолитиаза (ХЛ) и представляет собой более без-опасную альтернативу хирургии у пациентов старческого возраста [1, 2]. Однако выполнение рентген-эндоскопических вмешательств сопряжено с риском возникновения осложнений в 5—10% и вероятностью летального исхода в 0,3—0,5% случаев [2]. У пациентов пожилого возраста риск осложнений и летальности выше, в связи с чем важно правильно оценивать все риски эндоскопического вмешательства и планировать этапы лечения пациентов с ХЛ.
Существует недостаточно данных по эндоскопическому лечению ХЛ у пожилых людей. Однако опубликованы исследования, свидетельствующие о том, что ЭРХПГ является безопасным методом лечения пациентов в возрасте старше 65 лет. Впервые на основании метаанализа авторы D. Lee и соавт. делают вывод, что риск развития осложнений, возникших после ЭРХПГ, варьирует в зависимости от возраста. Наиболее частым осложнением является постманипуляционный панкреатит — 35 случаев на 1000 вмешательств в среднем, но частота колеблется в широких пределах — от 16 до 157 на 1000. У пациентов в возрасте старше 65 лет риск постманипуляционного панкреатита на 70% ниже по сравнению с молодыми пациентами, однако дисфункция сфинктера Одди и трудная канюляция являются факторами риска и у пациентов пожилого возраста. Другие, менее частые осложнения распределяются следующим образом (на 1000 ЭРХПГ): перфорация 1—6; летальный исход 2—5; холангит и сердечно-легочные осложнения 10; кровотечение 12—15. Частота осложнений у пациентов в возрасте старше 65 лет (на 1000 ЭРХПГ): сердечно-легочные осложнения 3,7; перфорация 3,8; летальный исход 7,1; кровотечение 7,7; панкреатит 13,1; холангит 16,1 [3].
До конца не ясно, за счет чего пожилые люди имеют более низкий риск развития панкреатита. Предположительно это объясняется возрастной атрофией поджелудочной железы [4].
Уровень успеха и осложнений эндоскопических вмешательств напрямую связан с уровнем опыта эндоскописта. Целью работы P. Cotton и соавт. [5] было создание шкалы для оценки сложности предстоящего вмешательства, которая помогла бы врачу-эндоскописту принять решение о возможности выполнения вмешательства и его объеме. В результате проведенного исследования эндоскопические вмешательства были распределены по уровням сложности от 1-го — простого до 4-го — самого сложного. Также предложено увеличивать уровень сложности вмешательства на 1 балл (максимум 4 балла) в следующих случаях: выполнение вмешательства в нерабочее время (экстренно во время дежурства), наличие хирургически измененной анатомии верхних отделов ЖКТ и предыдущие неудачные попытки выполнения вмешательства в анамнезе.
Другой важный фактор риска осложнений — это общее состояние пациента. Для определения тяжести состояния пациента общепринята классификация Американского общества анестезиологов (ASA). Brintha и соавт. [6] опубликовали исследование, в котором впервые ориентировались на класс ASA как предиктор осложнений эндоскопических вмешательств, подчеркивая важность сопутствующей патологии как прогностического фактора осложнений эндоскопии. Авторами отмечена четкая дифференциация между негативными последствиями вмешательств и разными классами ASA.
На основании градации сложности эндоскопических вмешательств и разделения пациентов по выраженности сопутствующей патологии можно будет сформировать тактику лечения с предположительным вероятным результатом и исходя из этого принять решение о возможности и объеме вмешательства. Подобный подход минимизирует риски при выполнении ЭРХПГ у больных старшей возрастной группы.
Эндоскопическое удаление желчных конкрементов возможно в 85—90% случаев, однако 10—15% камней нельзя извлечь стандартными методами с помощью эндоскопической папиллосфинктеротомии (ЭПСТ) и литоэкстракции корзиной Дормиа или баллонным катетером, в таких случаях необходимо расценивать ХЛ как сложный.
Сложный холедохолитиаз
Многие специалисты применяют термин «сложный холедохолитиаз» только относительно крупных конкрементов размером более 10—15 мм, хотя фактически он может быть применен при множественных, расположенных во внутрипеченочных желчных протоках, сложной формы, фиксированных билиарных камнях. Стриктура ниже уровня конкремента, стеноз интрапанкреатического отдела холедоха или анатомически трудный доступ к большому дуоденальному сосочку, а также общее тяжелое состояние пациента в случае выраженной сопутствующей патологии — все эти условия увеличивают число неудачно выполненных вмешательств. В общем, только небольшое количество сложных камней является крупными.
Основной проблемой при санации гепатикохоледоха в случае сложного ХЛ является несоответствие размеров конкрементов и диаметра холедоходуоденального соустья. Это может быть разрешено либо увеличением размера доступа, либо уменьшением диа-метра камней.
Методы лечения сложного холедохолитиаза
Механическая литотрипсия
Конкременты размером более 20 мм должны быть фрагментированы перед экстракцией. Удаление конкрементов при ХЛ с помощью механической литотрипсии (МЛ) имеет преимущества с точки зрения экономичности и относительной простоты процедуры. Этот метод в настоящее время применяется в качестве основного для фрагментации желчных конкрементов. Эффективность М.Л. при сложном ХЛ достигает 90%, число осложнений невелико. Однако этот метод имеет ограничения при желчных конкрементах больше 3 см в диаметре, которые не всегда могут быть захвачены корзиной Дормиа. Другим ограничением является наличие стриктуры холедоха, что делает невозможным экстракцию даже фрагментированных до 5 мм билиарных конкрементов [7, 8].
Ударно-волновая литотрипсия
В случае неэффективности МЛ альтернативой для фрагментации желчных камней является выполнение ударно-волновой экстракорпоральной литотрипсии (УВЛТ). Данная методика впервые была описана T. Sauerbruch и соавт. [9] в 1986 г., которые выполнили УВЛТ у пациентов с ХЛ при невозможности применить эндоскопические методы. В большинстве случаев камни общего желчного протока удалось фрагментировать и в последующем произвести успешную эндоскопическую литоэкстракцию, отмечается, что некоторые фрагменты мигрировали самостоятельно. Серьезных осложнений не отмечено.
Позднее эта же группа авторов опубликовали результаты проспективного многоцентрового исследования. УВЛТ выполнялась с помощью почечного литотриптора Dornier. Фрагментации конкрементов удалось добиться в 91% случаев, полного удаления камней из желчных протоков — в 86%. Частота осложнений, таких как панкреатит, гемобилия, холангит, кишечная непроходимость, аритмия и транзиторная желчная колика, отмечена на уровне 36%, что вполне приемлемо в сравнении с частотой осложнений после хирургического лечения этой группы больных. На основании этих данных авторы делают вывод о том, что УВЛТ можно рассматривать как эффективный метод лечения сложного ХЛ. УВЛТ может быть применена независимо от размера и количества камней, рекомендуется при размере конкрементов больше 25 мм.
Электрогидравлическая и лазерная литотрипсия
Лазерная и электрогидравлическая литотрипсия показали себя более эффективными способами фрагментации камней гепатикохоледоха в сравнении с УВЛТ. Их преимуществами являются меньшее число процедур, необходимых для разрушения крупных камней, и соответственно меньшая продолжительность лечения. Применение электрогидравлической литотрипсии, выполняемой с помощью пероральной холангиоскопии эндоскопами mother-baby в случае сложных конкрементов, позволяет выполнить полную санацию желчных протоков в 85—98% случаев, при небольшом числе осложнений (такие как гемобилия, холангит и панкреатит, возникающие у 2—9% пациентов, а также перфорация желчных протоков — менее чем в 1% случаев). В то же время данный метод не получил широкого признания из-за ряда технических ограничений: высокой ломкости «дочернего» эндоскопа, сложности в управлении и необходимости выполнения процедуры двумя эндоскопистами [10].
Эти ограничения могут быть преодолены с по-мощью цифрового холангиоскопа SpyGlass Direct Visualization System, который проводится через рабочий канал дуоденоскопа и имеет некоторые преимущества: более простое введение устройства в желчные протоки благодаря клиновидному кончику; возможность управления дистальным концом в 4 направлениях; цифровую визуализацию с полем зрения 120°; возможность инъекции и аспирации через адаптер с двумя портами; выполнение вмешательства одним эндоскопистом [1].
Клинические данные применения SpyGlass показывают высокую эффективность и безопасность процедуры внутрипротокового дробления камней с помощью электрогидравлической или лазерной литотрипсии [11, 12].
Прямая пероральная холангиоскопия, выполняемая при помощи трансназального эндоскопа, проведенного в общий желчный проток, имеет преимущества перед вышеописанными методами. Это, во-первых, изображение высокого качества, при необ-ходимости возможность использования узкоспектрального режима для улучшения визуализации сосудистого рисунка, что важно при наличии желчных стриктур неясного генеза. Во-вторых, хорошая маневренность в связи с использованием единственного эндоскопа. Кроме того, у данного аппарата имеется достаточно большой канал для адекватной аспирации и ирригации, благодаря чему проще выполнить фрагментацию и удаление камней, однако применение данного метода ограничено сложностью доступа в холедох через большой дуоденальный сосочек [1].
ЭПСТ в сочетании с эндоскопической крупнобаллонной дилатацией
Эндоскопическая крупнобаллонная дилатация (ЭКБД) была впервые применена G. Ersoz и соавт. [13] в 2003 г. для лечения больных с ХЛ, у которых после выполнения ЭПСТ не удалось провести литоэкстракцию из-за относительно узкого терминального отдела холедоха либо крупного размера конкремента. Для увеличения папиллотомического разреза и последующего извлечения камней использовались баллоны большого диаметра эзофагеально-пилорического типа (10—20 мм). Добиться полной санации холедоха после ЭКБД удалось у 82,75% пациентов. Осложнения, возникшие после процедуры, были отмечены в 16% случаев. На основании этого исследования авторы сделали вывод, что ЭКБД после эндоскопической папиллосфинктеротомии — более эффективный метод лечения пациентов со сложным ХЛ.
Многочисленные исследования показали высокую эффективность этого метода (83—99%) при низком уровне осложнений (17%). При том что ЭКБД применяется в основном в случаях крупного ХЛ, необходимость проведения МЛ невысока (33%). Таким образом, данный способ снижает потребность в МЛ, сокращает время выполнения вмешательства с лучевой нагрузкой и количество осложнений, связанных с литотрипсией [7].
Существует противоположное мнение о размере предварительной ЭПСТ. Так, в исследовании, проведенном P. Draganov и соавт. [14], выполнялась ЭПСТ максимально возможного размера с последующей попыткой литоэкстракции и только в случае неудачи выполнялась ЭКБД. Количество осложнений составило 6,8%. Отсутствие такого осложнения, как постманипуляционный панкреатит, авторы объясняют тем, что у всех больных перед ЭКБД была выполнена широкая ЭПСТ, что позволило избежать непосредственного давления баллона на устье панкреатического протока. Таким образом, уменьшается риск развития панкреатита, который, по данным M. Freeman и соавт. [15], высок при проведении баллонной дилатации без предшествующей ЭПСТ.
S.-B. Guo и соавт. [16] сообщают, что ЭКБД после небольшой ЭПСТ показала себя как эффективный и безопасный метод эндоскопического лечения сложного ХЛ, так как он сочетает в себе преимущества ЭПСТ и ЭБД, повышая эффективность литоэкстракции, сводя к минимуму число осложнений, чаще возникающих при использовании методик по отдельности. По сравнению с отдельно выполненной ЭПСТ частота кровотечений и резидуального ХЛ были достоверно ниже в группе ЭКБД после небольшой ЭПСТ, в то время как эффективность обоих методов и частота постманипуляционного панкреатита существенно не отличались между двумя группами.
ЭКБД позволяет эффективно и безопасно проводить экстракцию сложных камней, однако долгосрочные результаты этой методики изучены недостаточно. I. Yasuda и соавт. [17] полагают, что после ЭКБД происходит полное нарушение сократительной функции сфинктера Одди, так как холедоходуоденальное соустье принимает значительно большие размеры, чем после ЭПСТ. В последующем дуоденобилиарный рефлюкс может стать причиной возникновения рецидивирующего ХЛ и хронического холангита.
Вместе с тем в исследовании T. Mori и соавт. [18] отмечена примерно одинаковая вероятность резидуального ХЛ после ЭПСТ и после ЭКБД (длительность наблюдения 31,8 мес). При этом отмечается необходимость дополнительных исследований долгосрочных результатов для оценки этого метода и его поздних осложнений.
S. Park и соавт. [19] опубликовали исследование, в котором определяли факторы риска осложнений ЭКБД. Выяснилось, что цирроз печени в анамнезе, выполнение широкой эндоскопической сфинктеротомии и наличие конкрементов размером 16 мм и более являются факторами риска кровотечения, в то время как стриктура дистального отдела общего желчного протока была определена фактором риска перфорации.
Таким образом, эксперты дают рекомендации для безопасного выполнения ЭКБД у больных со сложным ХЛ: не выполнять ЭКБД пациентам с дистальной стриктурой общего желчного протока (ОЖП); не выполнять широкую ЭПСТ перед ЭКБД; во избежание превышения диаметра ОЖП дилатационным баллоном, когда ощущается выраженное сопротивление, а также при наличии нерасправляющейся талии баллона прекратить инсуффляцию баллона. При этом ни одно из приведенных исследований не было ориентировано на лечение сложного ХЛ у пожилых людей.
Эндоскопическая крупнобаллонная дилатация у пациентов пожилого и старческого возраста
ЭПСТ с последующей литоэкстракцией — основной метод лечения ХЛ, однако в случае выраженной сопутствующей патологии у пожилых пациентов возрастают риски осложнений, в том числе наиболее опасного из них — кровотечения. В связи с этим у больных с нарушениями свертывающей системы крови предпочтительно выполнение ЭКБД [20].
На основании проведенных исследований лечения сложного ХЛ у пациентов старческого возраста Y. Sakai и соавт. [21] и Y. Ito и соавт. [22] сделали выводы, что ЭКБД с последующей литоэкстракцией крупных камней может быть выполнена у пожилых пациентов, несмотря на наличие выраженной сопутствующей патологии, обусловленной у многих антикоагулянтной терапией и заболеваниями сердечно-сосудистой и дыхательной систем (тяжесть сопутствующей патологии оценивалась по шкале ASA). Во всех случаях ЭКБД выполнялась только после ЭПСТ либо в случае ранее выполненной ЭПСТ, частота кровотечений отмечена на уровне 12%.
Об эффективности и безопасности ЭКБД при удалении крупных желчных камней у пациентов пожилого возраста сообщают R. Tonozuka и соавт. [20]. По их данным, риск возникновения осложнений при ЭКБД не превышает риска при ЭПСТ. Более низкий уровень кровотечений по сравнению с данными W. Day Lukejohn и соавт. [3] может быть связан с уменьшением длины разреза при ЭПСТ, проводимой перед ЭКБД. Отсутствие кардиальных осложнений может объясняться сокращением времени вмешательства, необходимого для ЭКБД, и меньшей потребностью в МЛ, требующей дополнительного времени для выполнения. Тем не менее необходимы крупные проспективные рандомизированные контролируемые исследования, чтобы подтвердить эти гипотезы [23].
Эндоскопические ультрасонографические методы лечения холедохолитиаза
В настоящее время доступны эндоскопические ультразвуковые (ЭУС) методы доступа в желчные протоки. Эти методы могут применяться для лечения пациентов с ХЛ, у которых не удалось выполнить ЭРХПГ.
При выполнении ЭУС-рандеву общий желчный либо внутрипеченочные протоки пунктируются при помощи иглы для тонкоигольной биопсии, через которую вводится контраст, таким образом выполняется холангиография. Затем в просвет двенадцатиперстной кишки проводится струна-проводник, ЭУС-эндоскоп заменяют на дуоденоскоп либо в случае измененной анатомии на однобаллонный энтероскоп и захватывают проводник петлей. После выполнения этого этапа камни из желчных протоков удаляются стандартным ретроградным методом.
T. Ogura и соавт. [24] сообщают об успешном выполнении литоэкстракции при расположении конкрементов во внутрипеченочных желчных протоках путем выполнения ЭУС-гепатикогастростомии. Для этого внутрипеченочный проток пунктировался иглой для тонкоигольной биопсии, по которой вводился контраст, выполнялась холангиография, подтверждался холангиолитиаз. После баллонной дилатации устанавливался металлический саморасширяющийся стент и успешно производилась литоэкстракция корзиной Дормиа.
При невозможности выполнения ЭУС-рандеву в случае нерасширенных желчных протоков M. Okuno и соавт. [25] сообщают о нескольких удачно выполненных чрескожно-чреспузырных рандеву-процедур у пациентов с хирургически измененной анатомией верхних отделов ЖКТ.
Несмотря на высокую эффективность и безопасность, все вышеперечисленные методы остаются технически сложными, длительными по времени, что особенно нежелательно при их применении у пожилых пациентов — имеются данные об увеличении риска осложнений у этой группы больных при длительности эндоскопического вмешательства более 30 мин [26].
Стентирование при сложном холедохолитиазе
Билиарное стентирование лишено вышеуказанных недостатков. Впервые данный метод был применен для лечения пациентов с ХЛ после безуспешных попыток эндоскопической литоэкстракции в 1983 г. Установка пластикового стента позволяет избежать экстренных вмешательств и выполнить отсроченное лечение после стабилизации состояния пациента. Частота успеха эндоскопического билиарного стентирования в различных исследованиях составляет около 100%, кроме того, уровень ранних осложнений, таких как окклюзия стента, холангит и миграция стента, минимален [27].
В настоящее время в случае невозможности выполнения эндоскопической литоэкстракции крупных камней обязательным является дренирование ОЖП посредством установки пластиковых эндопротезов для обеспечения адекватного желчеоттока. Стентирование выполняется либо как временная мера в целях стабилизации общего состояния пациента с высокой степенью операционного риска для последующего лечения в объеме повторной ЭРХПГ и литоэкстракции, либо в качестве альтернативного метода лечения пожилых пациентов с тяжелой сопутствующей патологией и короткой прогнозируемой продолжительностью жизни [1, 7, 28, 29].
Многие авторы [27—29] считают, что частота успешной литоэкстракции при повторной ЭРХПГ выше за счет уменьшения размеров билиарных камней на фоне установленного билиарного стента. Механизм уменьшения размера и фрагментации камней может быть объяснен постоянным механическим контактом стента с камнями: дыхательные движения диафрагмы, общие движения тела, а также перистальтические движения двенадцатиперстной кишки обеспечивают постоянное трение стента с камнями, что приводит к уменьшению размеров крупных камней. Также существует мнение, что камень полигональной формы по мере трения со стентом приобретает округлость, что способствовует продвижению конкремента по холедоху. Возможно, этим объясняется то, что у части пациентов при повторной ЭРХПГ не обнаруживаются ранее выявленные конкременты, это свидетельствует об их спонтанной миграции в просвет двенадцатиперстной кишки.
Подобные результаты, описанные во многих исследованиях, говорят о необходимости выполнения ЭПСТ достаточного размера, что облегчит доступ к желчным протокам и последующую литоэкстракцию, а также обеспечит возможность спонтанной миграции конкрементов по установленному стенту.
В исследовании X. Ye и соавт. [29] проводилось наблюдение за изменением размера билиарных камней путем выполнения магнитно-резонансной холангиопанкреатографии каждые 6 мес на фоне установленного стента и ежедневного приема пациентами холелитолитических препаратов. Результаты показали, что в сроки от 6 до 18 мес у 60% больных уменьшился размер конкрементов. Также авторами сообщается о достаточно длительном функционировании пластиковых дренажей диметром 8,5 Fr в сроки 6, 12 и 24 мес после стентирования — в 94, 79 и 58% случаев соответственно. Таким образом, если на фоне улучшения общего состояния пациентов, купирования острого холангита и механической желтухи не может быть выполнено окончательное лечение путем повторной ЭРХПГ и литоэкстракции, то билиарный стент должен быть заменен не позднее чем через 1 год в связи с высокой вероятностью его обтурации. Однако на сегодня нет стандартизированного периода времени для рутинной замены и требуются дополнительные исследования, чтобы определить оптимальный срок.
Комментируя результаты вышеизложенного исследования, D. Lee и соавт. [26] отмечают, что длительный срок функционирования пластиковых билиарных стентов может быть объяснен «эффектом фитиля», при котором происходит отток желчи параллельно стенту даже после его окклюзии. В своем исследовании, посвященном альтернативным методам лечения сложного ХЛ у больных старческого возраста, авторы делают выводы о безопасности и эффективности билиарного стентирования в сочетании с пероральным приемом холелитических препаратов. Каждый пациент после стентирования холедоха получал ежедневно 600 мг урсодезоксихолиевой кислоты (УДХК) и 300 мг препаратов группы терпенов в течение 6 мес. Затем выполнялась повторная ЭРХПГ, при которой выявлялось, что размер камней значительно уменьшался, как и диметр ОЖП, что позволяло выполнить литоэкстракцию в 92% случаев. УДХК является доказанно эффективным медикаментом, препараты группы терпенов повышают растворимость холестерина, а также карбоната и фосфата кальция. Комбинация этих двух препаратов может иметь синергический эффект, ускоряя растворение смешанных холестериново-пигментных камней. Эти данные подтверждают эффективность билиарного стентирования в сочетании с приемом холелитических препаратов у пациентов пожилого возраста со сложным ХЛ.
J. Bergman и соавт. [30] сообщают о результатах лечения 58 пожилых пациентов, которым было выполнено стентирование ОЖП в качестве окончательного метода лечения. В 40% случаев были отмечены поздние осложнения (в основном холангит) за период наблюдения, составивший в среднем 36 мес. В течение этого периода отмечено 44 летальных исхода, 9 из которых были связаны с билиарной патологией. На основании этого наблюдения сделаны выводы о необходимости выполнения литоэкстракции вторым этапом, даже у пожилых пациентов с выраженной сопутствующей патологией, после адекватной подготовки.
Исследователи Wan-Dong Hong и соавт. в своей работе оценивали эффективность ЭПСТ и билиарного стентирования без попыток литоэкстракции при сложном Х.Л. Одно из преимуществ данного метода — сокращение времени и количества эндоскопических манипуляций, что снижает риск осложнений. Пациентам проводили ЭПСТ и устанавливали пластиковые дренажи (8,5 Fr) в желчные протоки без попыток санации холедоха при первичном ЭРХПГ. Пероральные холелитолитические препараты не назначались. Через 3 мес или более выполняли второй этап — рентген-эндоскопическое вмешательство с литоэкстракцией стандартным методом. В исследовании оценивали различия в размерах конкрементов и наибольший диаметр ОЖП до вмешательства и после определенного периода с установленным стентом, также были оценены эффективность литоэкстракции и частота осложнений. Проведен анализ лечения 52 пациентов. В среднем после 124 дней дренирования холедоха диаметр конкрементов уменьшился с 16,6 до 10,0 мм; диаметр ОЖП также сократился с 15,3 до 11,5 мм. Общий успех литоэкстракции при повторной ЭРХПГ составил 94,2%, и только в 5,7% потребовалась М.Л. Трем (5,8%) пациентам, у которых размер конкрементов оставался неизменным, был установлен второй стент.
В опубликованных исследованиях предполагают, что стент в форме pig-tail обладает преимуществом в виде более низкой вероятности миграции, холангита и перфорации. Также предполагается, что установка двух стентов более эффективна, кроме того, после окклюзии стентов достаточный дренаж гепатикохоледоха может быть сохранен, так как желчеотток будет происходить между стентами. Установка двух стентов предохраняет от дуоденобилиарного рефлюкса и снижает отложение билирубината кальция на внутренней поверхности стентов. Однако ряд авторов отметили, что у некоторых пациентов не происходит значительного изменения размера конкрементов на фоне установленных стентов. Это может быть связано с составом камней: коричневые пигментные камни мягкие и легко фрагментируются, тогда как черные пигментные и холестериновые — более твердые, и уменьшение их размеров возможно только после долгосрочного размещения пластикового стента [30, 31].
Эндоскопическое стентирование желчных протоков является простым и безопасным методом лечения пациентов со сложным ХЛ, которым невозможно выполнить радикальное вмешательство в связи с тяжестью общего состояния. Эта методика может уменьшить размер конкрементов, позволяя выполнить в последующем литоэкстракцию.
Таким образом, лечение пациентов старшей возрастной группы с ХЛ остается задачей без окончательного решения и требует дальнейшего изучения с разработкой оптимальной эндоскопической тактики с целью безопасного разрешения проблемы сложного ХЛ.
Стремление разрешить сложный ХЛ у пациентов пожилого и старческого возраста одномоментно, к сожалению, зачастую приводит к повышению количества осложнений и неудач, обусловленных коморбидностью и нередко нетипичными анатомическими условиями выполнения эндоскопических вмешательств. Этапная тактика ведения больных с выполнением стентирования холедоха первым этапом позволяет в большинстве случаев добиться полной санации желчных протоков либо надежно восстановить адекватный желчеотток, а также уменьшить количество интраоперационных и после-операционных осложнений, сократить время послеоперационного восстановления пациентов. Все это позволяет улучшить результаты лечения, снизить уровень осложнений и летальности, а также уменьшить сроки госпитализации.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Михин Андрей Игоревич — старший лаборант кафедры факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова; e-mail: mikhinandrey@mail.ru;
Орлов Станислав Юрьевич — к.м.н., доцент кафедры факультетской хирургии №1 лечебного факультета, доцент кафедры хирургии и эндоскопии ФДПО РНИМУ им. Н.И. Пирогова, заведующий отделением эндоскопии ГКБ №12 им. В.М. Буянова;
Василенко Константин Викторович — к.м.н., заведующий отделением эндоскопии ГКБ №1 им. Н.И. Пирогова;
Сажин Александр Вячеславович — д.м.н., профессор, член-корр. РАН, заведующий кафедрой факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова